إن الداء العظمي الغضروفي بدون علاج لا يسبب فقط الألم المستمر في الظهر أو الرقبة ، أو الشعور بعدم اكتمال الشهيق ، أو اضطراب القلب. وهو خطر عن طريق الضغط على جذور الأعصاب ، مما قد يسبب الشلل وضعف الحساسية ووظيفة الانتصاب وسلس البراز والبول. يتطور في العمود الفقري العنقي ، يؤدي تنخر العظم إلى تدهور في تدفق الدم إلى الدماغ ، مما يسبب الصداع ، والدوخة ، ويزداد النشاط العقلي سوءًا بشكل تدريجي. بالإضافة إلى ذلك ، سرعان ما انتشرت التغييرات التي تحدث في جزء واحد من العمود الفقري إلى أجزاء أخرى ، ثم إلى العمود الفقري بأكمله.
سننظر في المقالة في أنواع وتصنيف (درجات ومراحل) تنخر العظم. سيساعد هذا الشخص الذي لديه تشخيص مشابه على فهم وضعه الحالي بشكل أفضل مع تطور هذا المرض والعلاج المحتمل.
أنواع وتصنيفات المرض
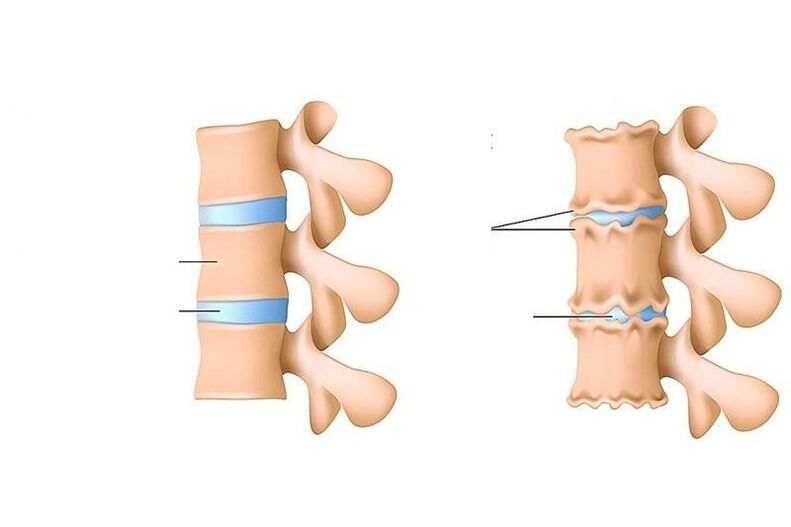
الداء العظمي الغضروفي هو انتهاك للتغذية ، وإزالة الخلايا الميتة ومنتجاتها الأيضية (ما يسمى "الخبث") في القرص (طبقة خاصة لامتصاص الصدمات) بين الفقرات ، وكذلك في أجزاء من الأجسام الفقرية المجاورة لها من الأسفل وما فوق.
ما هو الداء العظمي الغضروفي؟
عند البالغين ، يُفهم تشخيص "تنخر العظم" فقط على أنه تطور عمليات التصنع (المرتبطة بسوء التغذية) في غضروف العمود الفقري. في حالة حدوث عمليات مشابهة لداء العظم الغضروفي عند البالغين (ترقق النسيج الغضروفي المبطن لعظام المفصل والآخر ، والتغيرات اللاحقة في العظام نفسها) في أحد المفاصل (على سبيل المثال ، في مفصل الركبة) ، هذا هو يسمى تشوه هشاشة العظام.
في فترة المراهقة (من 11 إلى 18 عامًا) ، لا ينطبق مصطلح "تنخر العظم" على العمود الفقري فقط. وتسمى هذه العملية تنخر العظم الغضروفي الأحداث (الشباب). عندما يتطور في العمود الفقري ، يطلق عليه مرض شويرمان. ولكن يمكن أن يكون لها أيضًا ترجمات أخرى (لمزيد من التفاصيل ، راجع القسم المقابل).
يأخذ تصنيف الداء العظمي الغضروفي في الاعتبار:
- في أي قسم تطور سوء التغذية (التصنيف حسب التوطين) ؛
- مدى شدة تأثر القرص الفقري (تصنيف تنخر العظم حسب الفترات) ؛
- ما إذا كان هناك التهاب حاد الآن أو أنه ينحسر (التصنيف المحلي للتجميع حسب المراحل).
لدى البالغين أيضًا نوع منفصل من تنخر العظم. هذا هو مرض كينبوك عند البالغين (الداء العظمي الغضروفي للعظم الهلالي ، والذي يقع بين عظام الرسغ).
قد يشير التشخيص أيضًا إلى أن تنخر العظم يأتي بعد الصدمة. هذا يعني أن بداية انتهاك بنية القرص الفقري ، والصفائح الهيالينية الموجودة بين الجسم الفقري والقرص ، وكذلك الأجسام الفقرية نفسها ، كانت بسبب الصدمة. يمكن أن تكون الإصابة فورية وشديدة (على سبيل المثال ، مع ضربة قوية للعمود الفقري) ، ولكن يمكن أن يحدث تنكس العظم بعد الصدمة أيضًا نتيجة لإصابة دائمة ليست بقوة كبيرة (على سبيل المثال ، إمالة ثابتة مع الوزن في اللوادر أو الرياضيين الذين يؤدون إمالة ورفع قضيب الحديد دون إشراف مدرب متمرس).
التهاب الغضروف العظمي في العمود الفقري
ينقسم تنكس العظم في العمود الفقري إلى عدة أنواع. هذا هو:
- الداء العظمي الغضروفي في منطقة عنق الرحم.
- الداء العظمي الغضروفي في منطقة الصدر.
- تنخر العظم القطني.
- الداء العظمي الغضروفي في المنطقة المقدسة.
في أغلب الأحيان ، يعتبر تنخر العظم القطني والعجزي مرضًا منفردًا - تنخر العظم في العمود الفقري القطني العجزي. هذا يرجع إلى السمات الهيكلية لهذه الأقسام من الخلف (سننظر في ذلك في الأقسام ذات الصلة).
في بعض الحالات ، قد يتطور الداء العظمي الغضروفي في العصعص عندما يتأثر الغضروف المفصلي بين العجز (عند البالغين يكون 5 فقرات مدمجة) والعصعص (يتكون من 3-5 فقرات). هذا المرض أكثر شيوعًا عند النساء بعد الولادة التلقائية (خاصةً عندما يكون لدى الأم حوض ضيق أو يزيد وزن الجنين عن 4 كجم) ، ولكن يمكن أن يتطور مع الإصابات والعمليات والتشوهات في هذا العمود الفقري. بسبب السمات الهيكلية للمفصل العجزي العصعصي (عدم وجود النواة اللبية فيه - منطقة امتصاص الصدمات المركزية الموجودة بين فقرات مناطق عنق الرحم والصدر والقطني) ، فمن الأصح استدعاء تلف الغضروف المفصلي في هو التهاب المفاصل في المفصل العجزي العصعصي من تنخر العظم.
يمكن أن يتطور الداء العظمي الغضروفي أيضًا في أكثر من جزء من العمود الفقري. عندما تتطور مثل هذه العملية في أكثر من عمليتين ، فإنها تسمى واسعة الانتشار.
وتناقش أعراض كل نوع من الأمراض بالتفصيل في المقالة "أعراض وعلامات تنخر العظم".
المزيد عن المصطلحات. يعتقد العلماء (4) أن عبارة "تنخر العظم بين الفقرات" غير مقبولة. أولاً ، نتيجة لهذه العملية ، تتأثر كل من الأجسام الفقرية (يتم عرض ذلك في البادئة "osteo-") ، والغضروف المفصلي - الصفائح الطرفية للأجسام الفقرية ("الداء الغضروفي"). وهذا يعني أن الأقراص الفقرية لا تعاني فقط ، بل تعاني أيضًا الهياكل المحيطة بها. لذلك ، سيكون من الصحيح أن نقول "تنخر العظم في العمود الفقري" ، وليس بأي طريقة أخرى.
الداء العظمي الغضروفي في العمود الفقري العنقي
تتميز منطقة عنق الرحم بالميزات التالية:
- هذا هو الجزء الوحيد من العمود الفقري حيث لا يوجد القرص الفقري في كل مكان بين الفقرات: فهو غائب بين الفقرة الأولى والجزء الخلفي من الرأس ، وكذلك بين الفقرة العنقية الأولى والثانية ؛
- تغطي الأجزاء الجانبية للفقرات السفلية الفقرات العلوية من الجانبين: اتضح أن الأخيرة تبدو وكأنها تجلس في "سرج" ؛
- حواف أجسام فقرات عنق الرحم ممدودة وتبدو قليلاً مثل الخطاف الذي يشير إلى الأعلى ، وهذا هو سبب تسميتها "على شكل خطاف". مثل هذا "الخطاف" وجزء من الفقرة العلوية ليسا على اتصال فقط: يوجد بينهما نفس المفصل الموجود في الأطراف: من الأعلى ، الأسطح المفصلية مغطاة بالغضروف المفصلي ، وتلف الكبسولة المفصلية المفصل. تسمح لك هذه المفاصل بأداء إضافي ، متأصل فقط في قسم الحركة هذا - الإمالة والدوران. لكنها "تحمل" مشاكل إضافية - يمكن أن يتطور فيها التهاب المفاصل (ترقق الغضروف المفصلي). وهذا هو المكان الذي تتشكل فيه النباتات العظمية. هذا أمر خطير: الألياف العصبية أو الأوعية الدموية التي تمر في هذه الأقسام يمكن أن تضغط عليها النبتات العظمية.
مع تطور الداء العظمي الغضروفي في منطقة عنق الرحم ، عندما تصبح الأقراص الفقرية أرق ، ويبدو أن الفقرات نفسها تتدلى ، تتعطل التغذية والمفصل بين "خطاف" الفقرة الأساسية وجسم الفقرة العلوية. في هذه الحالة ، يصبح الفصال العظمي لهذا المفصل من مضاعفات تنخر العظم.
جميع أنواع الحركات ممكنة في الجزء الفقري العنقي:
- التمديد والانثناء.
- الانحناءات الجانبية
- يتحول
بينما حجم هذه الحركات كبير جدًا. هذا يمثل خطرًا من حيث تطور تنخر العظم ، والذي يتميز فقط بمنطقة عنق الرحم.
لوحظ أكبر قدر من الحركة في المفصل بين الفقرة العنقية الرابعة والخامسة وكذلك الفقرات العنقية الخامسة والسادسة (10 ، 11). لا يؤثر الداء العظمي الغضروفي على الأسطح المفصلية بين الفقرة الأولى والجزء الخلفي من الرأس ، وكذلك الغضروف المفصلي بين الفقرة الأولى والثانية.
أهم الهياكل في منطقة عنق الرحم هي:
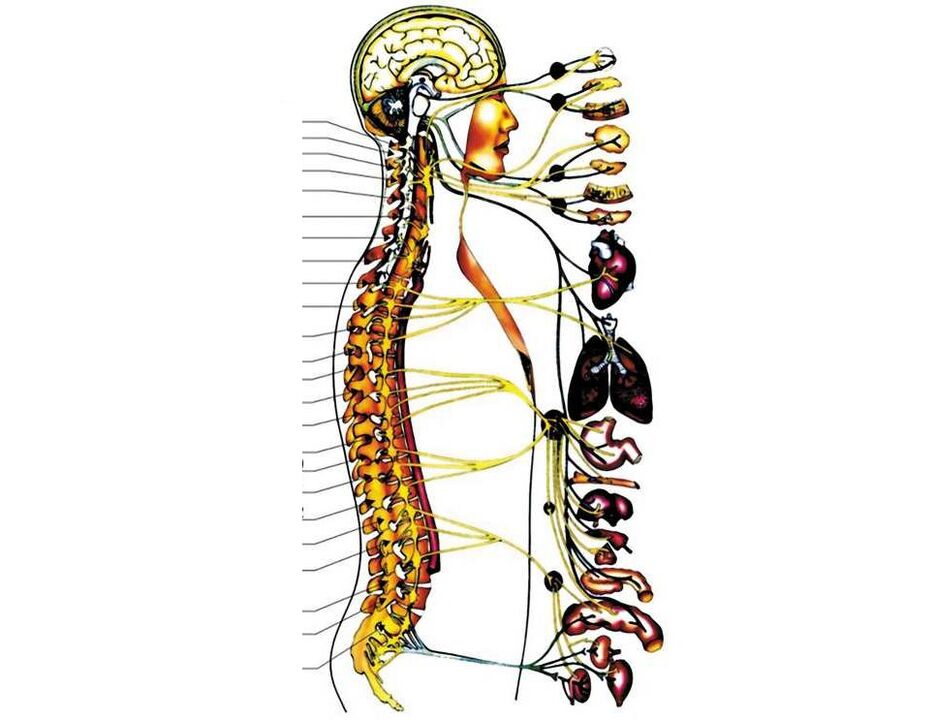
- على الأسطح الجانبية لجميع فقرات عنق الرحم ، في عملياتها العرضية ، توجد فتحات للشريان الفقري ليمر هنا ، حاملاً الدم إلى الدماغ ؛
- داخل فقرة عنق الرحم الأولى (وهي مختلفة تمامًا عن الفقرات العنقية "العادية") هناك انتقال من جذع الدماغ إلى الحبل الشوكي ؛
- تحت 1 فقرة عنق الرحم ، تبدأ جذور عنق الرحم الأولى للأعصاب الشوكية في الظهور من الحبل الشوكي. علاوة على ذلك ، بين الفقرتين (العلوية والسفلية) ، يخرج زوج واحد من الأعصاب الشوكية (بين فقرة واحدة وفقرتين ، ويخرج زوج واحد من الأعصاب ، وبين 2 و 3 - الثاني ، وهكذا). الثلاثة الأوائل يذهبون إلى الرقبة وأعضائها (الغدة الدرقية ، والبلعوم ، والحنجرة ، والقصبة الهوائية) ، جزئياً إلى العينين والأذنين. يذهب الزوج الرابع من الأعصاب الشوكية إلى عضلة الجهاز التنفسي الرئيسية - الحجاب الحاجز ، من الزوج الخامس إلى السابع الذي يعصب (يوفر إشارات عصبية) لليدين.
مع الداء العظمي الغضروفي ومرحلته التالية - القرص المنفتق ، يمكن انتهاك أي من هذه الهياكل. هذه ظروف تهدد الحياة للغاية. ولكن في أغلب الأحيان ، يتطور الداء العظمي الغضروفي في مناطق عنق الرحم السفلية ، وينتهك إما 5 أو 6 أو 7 من جذور الأعصاب الشوكية ، بسبب الحساسية (اللمسية ، ودرجة الحرارة ، والاهتزاز) وحركة إحدى اليدين ، ويحدث الألم فيه (مع ذلك الجانب حيث تضيق الثقبة الفقرية).
الداء العظمي الغضروفي في منطقة الصدر
هذا الشكل من تنخر العظم نادر جدًا. هذا بسبب قلة الحركة في منطقة الصدر.
كل فقرة من الفقرات الصدرية متصلة ليس فقط بالفقرات (أعلى وأسفل) ، ولكن أيضًا بالأضلاع (كل فقرة متصلة بزوج من الأضلاع). هذا يضمن استقرار منطقة الصدر ويحد من حركة العمود الفقري.
الفتحات التي من خلالها تخرج الأعصاب الشوكية أصغر مما هي عليه في الأقسام الأخرى. بالفعل القناة التي يمر فيها النخاع الشوكي. لذلك ، قد يؤدي تضيقه بشكل أكبر مع نمو النباتات العظمية ("أشواك" العظام من الفقرات) إلى حدوث انتهاك لتدفق الدم إلى النخاع الشوكي (السكتة الدماغية).
كجزء من الجذور الصدرية للأعصاب الشوكية (هناك 12 منها ، مثل الفقرات) ، يمر عدد كبير من أعصاب الجهاز العصبي اللاإرادي. لذلك ، عندما يتم التعدي على الألياف العصبية في منطقة الصدر ، فبالإضافة إلى تعطيل عمل الأعضاء التي يذهبون إليها:
- من الجذر بين آخر فقرات عنق الرحم وأول فقرات صدرية ، يذهب جزء من الألياف العصبية إلى العين (تلميذ ، عضلات دائرية للعين) ؛
- من الجزأين الأولين - إلى اليدين ؛
- من الثانية والعشرة المتبقية - إلى أعضاء تجويف الصدر (القلب والرئتين والأوعية الكبيرة) ، إلى أعضاء التجويف البطني (الكبد والمعدة) والفضاء خلف الصفاق (البنكرياس والكلى) (1) ،
ستكون هناك أيضًا أعراض اضطراب في الجهاز العصبي اللاإرادي: عدم انتظام ضربات القلب ، القلق أو الخوف من السكتة القلبية ، التعرق ، الشعور بالحرارة (ما يسمى "الهبات الساخنة") ، الشحوب ، التنفس السريع.
بالإضافة إلى ذلك ، فإن الجزء الرابع من الحبل الشوكي ، والذي يقع على مستوى الفقرة الصدرية الثانية ، هو منطقة مهمة لتزويد هذا العضو بالدم. مع انخفاض قطر القناة الشوكية ، تتطور هنا السكتة الدماغية (موت جزء من الحبل الشوكي) بشكل أسرع من التعدي على الحبل الشوكي في أماكن أخرى.
نادرا ما يتطور الداء العظمي الغضروفي في القرص بين 1 و 2 ، وكذلك بين 2 و 3 فقرات. يحدث غالبًا في منطقة 6-7 فقرات صدرية ، حيث يوجد أقصى انحناء خلفي للعمود الفقري (حداب).
تنخر العظم في العمود الفقري القطني
يحدث الداء العظمي الغضروفي في العمود الفقري القطني في حوالي 50٪ من الحالات. هذا بسبب الحمل الكبير على هذا الجزء من العمود الفقري (يجب أن يدعم وزن الجسم) ، والذي يزداد أكثر مع القرفصاء (العمل العضلي بالإضافة إلى التغيير في مركز ثقل الجسم) ، ورفع الأثقال ، بعض الحركات غير الصحيحة (على سبيل المثال ، عند لعب كرة القدم ، عندما يتعين عليك الإمساك بالكرة ، أو القيام بعمل عضلي ، أو تحريك مركز الجاذبية ليس إلى المركز ، ولكن إلى حافة المفصل بين فقرتين).
بالإضافة إلى ذلك ، فإن منطقة أسفل الظهر متحركة للغاية وتربط العمود الفقري الصدري غير النشط والعجز غير المتحرك.
في أغلب الأحيان ، تتطابق آفة القرص الفقري ، التي يبدأ منها تنخر العظم ، مع الفجوة بين الفقرتين الرابعة والخامسة (يُلاحظ هنا الجزء العلوي من القعس القطني - انتفاخ العمود الفقري) ، في كثير من الأحيان - بين الفقرات القطنية الخامسة و 1 فقرات عجزية. هذه الأجزاء هي الأكثر تحميلًا. تتأثر الأقراص الواقعة بين الفقرتين الأولى والثانية والثانية والثالثة بشكل أقل تواترًا لأنها تتمتع بحركة جيدة.
الداء العظمي الغضروفي في العجز
نادرا ما يتطور الداء العظمي الغضروفي المعزول في المنطقة العجزية. هذا يرجع إلى حقيقة أن الفقرات تلتحم هنا ، ويتم توزيع الحمل بالكامل على القسم بأكمله على الفور. يتطور الداء العظمي الغضروفي في العجز عندما تعاني المنطقة القطنية (بسبب تنخر العظم أو إصابة أو مرض آخر) ، ويجب أن تتحمل الفقرات الخمس المندمجة الحمل الزائد.
في حالة عدم وجود تشوهات في العمود الفقري ، يجب أن يكون العجز بزاوية 30 درجة مع المحور الرأسي للجسم للحفاظ على التوازن مع عظام الحوض المائلة. ولكن إذا كانت الفقرة العجزية الأولى تبرز للأمام أكثر بقليل من اللازم (بسبب شذوذ خلقي أو إصابة) ، فسيحد هذا من مساحة جذور الأعصاب الشوكية الخارجة من الجزء العجزي الأول ، وكذلك الأوعية. إذا تم الجمع بين هذا وبين التقديس (نمو آخر فقرة قطنية إلى أول عجزي) ، فسيتم أيضًا تضييق أماكن جذور الجزء العجزي الثاني. بعد ذلك ، فإن الداء العظمي الغضروفي الذي نشأ هنا (خاصة النبتات العظمية الخلفية) ومضاعفاته (الفتق الفقري) سوف يشعر بسرعة بمتلازمة الألم الموضعية في العجان والفخذين الداخليين.
وتجدر الإشارة إلى أن تقديس العمود الفقري لا يحدث مباشرة بعد الولادة. يبدأ اندماج آخر فقرة أسفل الظهر مع العجز في سن 13-14 ، وينتهي في سن 23-25. هناك حالات تظل فيها الفقرة العجزية الأولى غير مرتبطة طوال الحياة ، وتؤدي وظيفة العمود الفقري السادس. تخلق مثل هذه الحالات الشاذة المزيد من المتطلبات الأساسية لتطور تنخر العظم هنا ، وغالبًا ما يتم دمجها أيضًا مع عدم الإغلاق (الكامل أو الجزئي) للقناة العجزية - وهو أنبوب منحني تخرج فيه الأعصاب العجزية من العمود الفقري من خلال الثقبة العجزية.
الداء العظمي الغضروفي في العمود الفقري العنقي والصدري
يحدث الداء العظمي الغضروفي في العمود الفقري العنقي والصدري عندما لا ينتبه الشخص لعملية التصنع المتقدمة في الأقراص بين فقرات عنق الرحم السفلية. ونتيجة لذلك ، تبدأ "الدوائر على الماء" بالانحراف عن مثل هذا "الحجر" - يبدأ العمود الفقري (الصدري) الأساسي في المشاركة في العملية.
الحالة عندما تكون الأجزاء من منطقتي عنق الرحم والصدر ، والتي تقع بعيدًا عن بعضها البعض ، عرضة للتغييرات في القرص والفقرات المحيطة به ، تتطور بشكل أقل تواتراً.
الداء العظمي الغضروفي في أسفل الظهر والعجز
يعتبر العجز بأكمله والفقرة الأخيرة من الفقرات القطنية أساس العمود الفقري بأكمله - حيث يوفران الدعم له ويختبران الحمل الأقصى. إذا وقعت عليها أحمال إضافية ، خاصةً إذا تطورت المتطلبات الجينية والهرمونية لذلك ، أو إذا كان الشخص يعاني باستمرار من نقص الاهتزاز الدقيق ، فإن تنكس العظم في المنطقة القطنية العجزية يتطور (يمكن العثور على المزيد حول هذا هنا: "أسباب تنخر العظم").
عادةً ما تعاني الأقراص الموجودة بين الفقرات القطنية أولاً ، ثم (وفقًا للآلية الموضحة في القسم السابق) يشارك العجز في العملية. أيضًا ، غالبًا ما يُطلق على الداء العظمي الغضروفي القطني العجزي حالة عندما يخضع المفصل بين الفقرة القطنية الأخيرة والعجز لتغييرات ضمورية.
واسع الانتشار أو متعدد القطاعات
يتطور المرض في 12٪ من حالات تنخر العظم. هذا هو أشد أنواع المرض ، عندما تحدث عمليات التصنع في عدة أجزاء (الجزء عبارة عن فقرتين ، علوية وسفلية ، تحيط بالقرص الفقري المصاب) من العمود الفقري. يمكن أن يتأثر كلا القسمين من قسم واحد (على سبيل المثال ، تنخر العظم في القرص بين الفقرات العنقية الرابعة والخامسة والسادسة إلى السابعة) والقطاعات غير ذات الصلة من الأقسام المختلفة. على سبيل المثال ، قد يتطور الداء العظمي الغضروفي للقرص بين 4-5 فقرات عنق الرحم (C4-C5) والقرص بين 4 و 5 فقرات قطنية (L4-L5).
نظرًا لأنه مع تنخر العظم متعدد الأجزاء ، لا يحدث تفاقم في جميع الأقسام في نفس الوقت. في أغلب الأحيان ، يحدث تفاقم في قسم ، ثم في قسم آخر. أدى ذلك إلى ظهور تشخيص "منزلي" مثل تنخر العظم الغضروفي المتجول. لا يتعرف الطب الرسمي عليه ويعين الشخص الذي أجرى مثل هذا "التشخيص" لنفسه دراسات إضافية من أجل فهم سبب أعراضه.
مراحل (فترات)
يصف الأدب الحديث الداء العظمي الغضروفي في العمود الفقري بأنه عملية مزمنة عرضة للتكرار. يتطور في سن مبكرة (بشكل رئيسي نتيجة للإصابات أو الحركات غير الصحيحة ، ورفع الأثقال) ، فإنه يتطور بمعدلات مختلفة ، ويمكن أن يتباطأ (يحدث مغفرة تنخر العظم) ، أو يمكن أن يستمر بشكل مستمر. في كبار السن ، على العكس من ذلك ، لوحظ مسار بطيء للمرض.
يميز أطباء الأعصاب عدة مراحل (فترات) اعتمادًا على كيفية تغيير هياكل القرص الفقري:
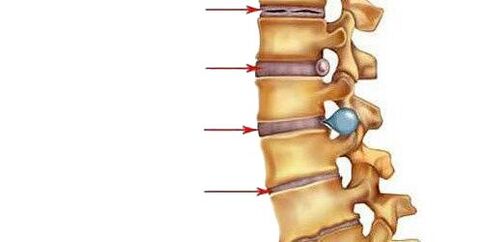
- أنا فترة.هنا ، هناك انخفاض في كمية الماء في تكوين النواة اللبية - مركز امتصاص الصدمات للقرص الفقري ، وتظهر تشققات في الحلقة الليفية. تتشوه النواة اللبية وتتحرك للخلف (نحو الرباط الطولي الخلفي ، الذي يمتد على طول السطح الخلفي للأجسام الفقرية). تسبب هذه الحركة داخل النواة اللبية تهيجًا للأعصاب المارة (في منطقة عنق الرحم - الجيوب الفقرية). يتجلى ذلك من خلال آلام طفيفة في الرقبة أو الجزء المقابل من الظهر ، وتصلب الحركات ، واعتماد وضعية خاصة حيث يوجد بعض تخفيف الآلام. إذا تطور الداء العظمي الغضروفي في منطقة أسفل الظهر ، فإن القعس القطني يتلاشى.
- الفترة الثانيةتتميز بتكوين خلع جزئي ، والتنقل المرضي في الجزء المصاب من العمود الفقري. هذا يرجع إلى حقيقة أن النسيج الغضروفي للقرص (الحلقة الليفية) ، والذي يقع حول النواة اللبية ، يبدأ في الجفاف تدريجياً - ينخفض ارتفاع القرص. عندما تكون الحلقة الليفية أكثر طبقية ، تندفع النواة اللبية ، مما يساعد على تفريغها أكثر (يحدث هذا عادة في اتجاه الرباط الطولي الخلفي الأضعف). تتجلى هذه الفترة من الداء العظمي الغضروفي من خلال الألم على مستوى الجزء المصاب ، والعضلات الموجودة أعلى وأسفل الجزء متوترة باستمرار ، في محاولة لإمساك الفقرات حتى لا تتلف الحبل الشوكي.
- الفترة الثالثةتتميز بتمزق كامل للحلقة الليفية ، لذلك تتحرك النواة اللبية فيها وتبرز بين الفقرات (يتشكل فتق بين الفقرات). قد تتدلى النواة اللبية إلى تجويف القناة الشوكية (عزل القرص). تصبح الغضاريف التي تغطي الفقرات أرق بسبب حقيقة أن الطبقة الموجودة بينها تصبح أصغر. تعتمد أعراض المرحلة على الاتجاه الذي يتم فيه إزاحة القرص الفقري: إذا كان في اتجاه الفتحة التي يخرج من خلالها الجذر الفقري ، فسيتم الشعور بآلام تنتشر على طول الألياف العصبية (أي إذا تطور تنخر العظم في الجزء السفلي من عنق الرحم أو الجزء العلوي من الصدر ، سيتم الشعور بهما في الذراع ، وإذا كان في أسفل الظهر - ثم في الساق) ، فإن حساسية الأعضاء المعصبة تعاني ؛إذا كان في اتجاه القناة الشوكية على طول خط الوسط ، يصبح ألم الظهر ثابتًا ، وتضطرب حركة الأطراف وحساسيتها ، وتتأثر وظيفة الأعضاء الداخلية التي تتلقى التعصيب من الجزء المصاب ، إذا اخترقت النواة اللبية إلى الفقرة الموجودة أعلى أو أسفل ، سيكون هناك مسار بدون أعراض للمرض ؛
- الفترة الرابعة.يتم استبدال أنسجة الأقراص الفقرية المصابة بنسيج ندبي ، مما يؤدي إلى تقييد الحركة في هذا الجزء من العمود الفقري أو فقدانه. في الأجزاء المجاورة ، تُجبر الفقرات على التحول ، ويتطور الالتهاب والتهاب المفاصل بين عملياتها. تبدأ النبتات العظمية في الظهور من العظام - نواتج العظام. قد يتعظم الرباط الطولي. تشكل حواف الفقرات المشوهة بفعل النبتات العظمية والأربطة المتعظمة المجاورة لها نوعًا من الأقواس العظمية. هذا هو داء الفقار.
عندما تشارك العضلات في العملية ، في محاولة لتثبيت العمود الفقري ، يحدث تشنج فيها ، يتم ضغط الأوعية المحلية. وبسبب هذا ، تتطور الوذمة ، مما يضغط على جذور الأعصاب. هناك ألم. هذا هو -حارفترة المرض. إذا بدأت العلاج في هذه الفترة - الحد من النشاط الحركي في القسم التالف ، استخدم مسكنات الألم (وهي أيضًا أدوية مضادة للالتهابات) ، ثمهجوميختفي الداء العظمي الغضروفي في غضون 5-7 أيام. تحت الحاد أو2 فترةالأمراض.
تدوم الفترة شبه الحادة حوالي 12-14 يومًا. إذا لم تفرط في التبريد في هذه المرحلة ، فلا ترفع الأوزان ، ولا تقوم بحركات مفاجئة ، فإن تنكس العظم يتحول إلى مغفرة.
التفاقمنادراً ما يتطور الداء العظمي الغضروفي "من تلقاء نفسه" إذا كان الشخص يعتني بتجديد نقص الاهتزازات الدقيقة في الجسم (يتم تحقيق ذلك بمساعدة النشاط الحركي العالي و / أو إجراءات الصوت) والحفاظ على إمداد دم كافٍ للمنطقة المصابة.
يمكن أن يؤدي تفاقم الداء العظمي الغضروفي إلى:
- انخفاض حرارة الجسم.
- رفع الاثقال؛
- ضغوط شديدة
- حركات مفاجئة
- التدليك الذي يتم إجراؤه بطريقة غير احترافية
- تناول الكحول؛
- البرد؛
- تغير حاد في الحرارة والبرودة (على سبيل المثال ، الغوص في الماء البارد بعد الاستحمام أو الساونا) ؛
- الانحناءات المتكررة
- البقاء لفترة طويلة في موقف منحني.
درجات تنخر العظم
في تطوره ، يمر الداء العظمي الغضروفي بمراحل معينة. يطلق عليهم الدرجات ، وبناءً على الدرجة ، يخطط الطبيب للعلاج.
لفهم كيفية تأثير المرض على العمل ، والقدرة على الخدمة الذاتية ، وكفاية الشخص ، يميز أطباء الأعصاب المحليون 5 درجات من تنخر العظم:
الدرجة العلمية |
شدة الألم وأعراض أخرى |
انتهاك القدرة على العمل والقدرة على العمل |
|---|---|---|
1 درجة |
في الدرجة الأولى ، يكون الألم ضئيلًا ، ويحدث أثناء المجهود ، ويختفي عند الراحة. يمكن اكتشاف نقاط الألم فقط. |
تم الحفظ عند القيام بأي عمل |
2 درجة |
الألم ليس شديدًا ، يظهر عند الراحة ، يزداد مع التمرين ، لكن إذا اتخذت وضعًا مريحًا أو أوقفت الحمل ، يزول الألم. في الدرجة الثانية ، يكون هناك تغيير ملحوظ في تكوين العمود الفقري ، وتشعر بالعضلات المتوترة. محدودية حركة العمود الفقري |
إذا كنا نتحدث عن عامل يقوم بعمل بدني غير بدني أو خفيف ، يتم الحفاظ على القدرة على العمل. إذا كان الشخص يعمل بجد ، فإن قدرته على العمل محدودة. يضطر الشخص إلى التوقف في العمل ، في محاولة لتجنب المجهود البدني |
3 درجة |
الألم أكثر وضوحا ، يتفاقم بسبب المجهود. تم الكشف عن الأعراض العصبية التي تنتهك القدرة على العمل. |
انتهكت. يمكن للعاملين في مجال المعرفة فقط مواصلة العمل. يتم تقليل القدرة على أداء الأنشطة المنزلية ، ولكن يتم الحفاظ على الرعاية الذاتية والقدرة على التحرك بشكل مستقل |
4 درجة |
بالإضافة إلى الألم الشديد ، تظهر الأعراض العصبية أيضًا: الدوخة ، ضعف الحساسية |
خسر عن أي عمل. يمكن أن تتحرك داخل المبنى ، فقط متكئة على عكازين. يحاول التحرك فقط عندما يكون ذلك ضروريًا لتلبية الاحتياجات الفسيولوجية. |
5 درجة |
يظهر الألم والأعراض الأخرى أثناء الراحة. يُجبر الشخص على البقاء في السرير. |
ضاع لأي نوع من العمل. يحتاج الشخص إلى رعاية. |
يجب تحديد الداء العظمي الغضروفي في العمود الفقري ، في أي قسم تم تشكيله ومهما كانت الدرجة التي وصل إليها ، ووصف العلاج المناسب في الوقت المناسب. في الوقت نفسه ، يجب أن يكون العلاج شاملاً ، ولا يشمل فقط تناول الأدوية لتخفيف الأعراض ، ولكن أيضًا طرق العلاج (الرئيسية) الأخرى التي تهدف إلى القضاء على أسباب المرض.
















































